Aplasztikus vérszegénység
bevezetés
Az aplasztikus vérszegénység olyan betegségek csoportja, amelyek általános jellemzője gyengeség (Elégtelenség) a csontvelőből, ami a vérsejtek termelésének csökkenéséhez vezet. Ez nemcsak vérszegénységet, azaz a vörösvértestek csökkentését eredményezi (Eritrociták) vagy a hemoglobinérték mellett az immunsejtek, különösen az úgynevezett neutrofil granulociták (neutropenia), valamint a vérlemezkék (thrombocytopenia). Ha mind a három elnevezett sejtcsoport érintett, akkor az egyik egyről beszél pancytopenia. A legtöbb esetben az ok autoimmun betegségek, de az aplasztikus vérszegénységet kemoterápia is okozhatja, vagy veleszületett lehet.
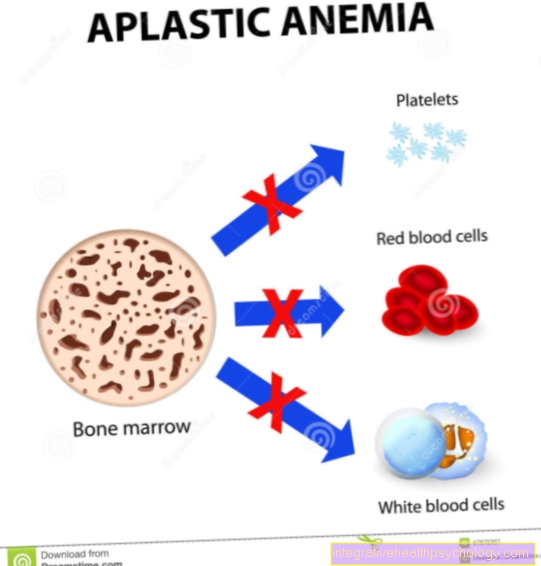
Hogyan fordul elő aplasztikus vérszegénység?
Aplasztikus vérszegénység, más néven panmyelopathia, nem egyetlen betegség, hanem különféle betegségek és szindrómák csoportja, amelyek végül a vérsejtek hiányos termeléséhez vezetnek a csontvelő gyengesége miatt.
Az ilyen csontvelő-elégtelenség okai általában veleszületett vagy szerzett lehetnek, bár a szerzett formák sokkal gyakoribbak. A veleszületett formák közé tartozik különösen a Fanconi vérszegénység és a Diamond-Blackfan szindróma, és vannak más ritka enzimhibák is.
A szerzett aplasztikus vérszegénység fő kiváltó okai a csontvelő autoimmun reakciói, amelyek okát gyakran nem lehet meghatározni. Egyéb hematológiai betegségek, például mielodiszplasztikus szindróma (MDS).
További fontos kiváltó tényezõ bizonyos gyógyszerek, különösen a kemoterápiában alkalmazott citosztatikus szerek, amelyek toxikus hatással vannak a csontvelõre, mivel ezeket gyakran nagy dózisban kell beadni. Egyéb gyógyszerek, amelyek ritka esetekben aplasztikus vérszegénységhez vezethetnek, a metamizol (Novalgin) vagy a neuroleptikus klozapin.
Aplasztikus vérszegénység kemoterápia után
A legtöbb kemoterápiás gyógyszer úgy működik, hogy gyorsan megosztódó sejteket, elsősorban a rákos sejteket támad meg. Ugyanakkor a test más sejtjeit is támadják meg, ideértve a csontvelőben lévő őssejteket is, amelyek a vérsejteket képezik úgy, hogy elsüllyedjenek a kemoterápia során.Általában azonban a csontvelő nem pusztul el teljesen, a kezelés befejezése után regenerálódik. Ritka esetekben és a terápiás protokolltól függően azonban a csontvelő a kemoterápia után már nem helyreállhat, és aplasztikus anaemia fordulhat elő.
További információ kemoterápiás kezelés
Aplasztikus vérszegénység a metamizol után (Novalgin)
A citotoxikus gyógyszereken kívül az aplasztikus vérszegénységet más gyógyszerek is okozhatják, fontos példák a metamizol (Novalgin) és a neuroleptikus klozapin. A csontvelő-elégtelenség független az adagotól, és a test bizonyos anyagokkal szembeni túlérzékenységén alapul. Noha ez a mellékhatás rendkívül ritka, ezt figyelembe kell venni, különösen, ha ezeket a gyógyszereket először adják be vagy nagy adagokban!
Aplasztikus vérszegénység tünetei
Az aplasztikus vérszegénység tüneteit a megfelelő vérsejtek hiánya okozza. Három vérsejt sor van:
- a vörösvértestek (Eritrociták), főleg az oxigén szállításáért
- a fehérvérsejtek (A leukociták), Az immunrendszer sejtjei
- a vérlemezkék (Vérlemezkék) A vérrögképző rendszer része
Ha hiányzik a vörösvértestek, az egész test sejtjei sem képesek oxigénnel ellátni. Ennek fő következményei: gyengeség, keringési problémák, sápadtság és fülcsengés. Ezt kritikus Hb-szintből kezelik az úgynevezett vörösvérsejt-koncentrátumok transzfúziójával.
A leukociták hiányát a beteg nem észreveheti szubjektíven, ám ez az aplasia legveszélyesebb hatása. Ennek fő oka a fehérvérsejtek alcsoportja, a neutrofilek. Ha ezek hiányoznak, akkor neutropenia fordul elő. A beteget már nem védik megfelelően az opportunista kórokozók - azaz a kórokozók, amelyek valójában viszonylag ártalmatlanok, és csak akkor válnak veszélyesvé, ha az immunrendszer gyenge. A normál fertőzések akkor is nagyon drasztikusak és életveszélyesek lehetnek.
A vérlemezke hiányát szintén először gyakran nem veszik észre. A rossz véralvadás gyorsabban véraláfutásokhoz vezethet. Veszélyessé válik azonban, ha a vérlemezkék száma nagyon alacsony, ami veszélyes belső vérzést okozhat.
Terápia és intézkedések
Az aplasztikus vérszegénység kezelése nagyon összetett, és túlmutat egy ilyen cikk keretein. A terápia célja az aplasztikus vérszegénység gyógyítása az ok leküzdésével, ezért az okától függően a kezelőorvosnak egyedileg kell megterveznie. Ez a beteg életkorától, a betegség súlyosságától és más tényezőktől is függ. Az "utolsó lehetőség" az allogén őssejt-transzplantáció, más néven csontvelő-transzplantáció. Ez a nagyon hatékony megoldás azonban számos kockázatot tartalmaz, ezért ennek gyakorlását egy tapasztalt vérképző onkológusnak mindig külön kell mérlegelnie.
Egy másik nagyon fontos elem a szupportív terápia, amely magában foglalja az összes orvosi intézkedést, amelyet kísérő és támogató módon végeznek. Tanulmányok kimutatták, hogy a támogató intézkedések jelentősen növelik a túlélés valószínűségét.
Első és legfontosabb a fertőzés megelőzése, mivel az aplasztikus vérszegénységben szenvedő betegek számára még a hétköznapi fertőzések és a viszonylag ártalmatlanok, mint például a penész, akut életveszélyt jelentenek. Ez magában foglalja a különös higiéniára való figyelmet, azaz a rendszeres kézmosást vagy fertőtlenítést, a megfázással való érintkezést vagy akár az úgynevezett fordított elszigetelést a kórházban. Szükséges lehet megelőző antibiotikumok szedése is. Ezenkívül be kell tartani az "aplasztikus étrendet", például:
- A felnyitott ételt 24 órán belül használjon fel, ellenkező esetben dobja ki
- nincs hámozhatatlan friss étel (főleg nem saláta!)
- Főzzen vagy főzzen jól ételeket, amelyeket iparilag nem csomagoltak
- nem fogyasztják a nyers tejtermékeket
Ezeket az intézkedéseket nem minden betegnek kell teljes mértékben betartania, a kezelő orvosnak mindig el kell döntenie a részletekről.
További támogató intézkedések a vérkészítmények transzfúziója, a csontvelő stimulálása és a megfelelő terápia által okozott mellékhatások kezelése.
Aplasztikus vérszegénység várható élettartama
A várható élettartam több tényezőtől függ. Az aplasztikus vérszegénységet kezdetben három súlyossági fokra lehet felosztani (közepes, súlyos, nagyon súlyos). A besorolás a különböző vérsejtek számán alapul. Minél kevesebb a vérsejtek a csontvelőben, annál súlyosabb a betegség. A fehérvérsejtekhez tartozó neutrofilek száma és a diagnosztizált életkor a legfontosabb prognosztikai tényezők. Alacsony granulociták súlyos kimenetelre utalnak, rossz prognózissal, mivel az immunrendszer, amely valójában ártalmatlan, például a gombák (például Aspergillus), súlyosan károsodott. Enyhe betegség esetén a várható élettartam azonban alig korlátozott. Közepes és súlyos kimenetelek esetén az úgynevezett allogén őssejt-transzplantáció (ASZT) végezhető el utolsó intézkedésként, ha a betegséget más intézkedésekkel nem lehet megfékezni. Ez a terápia egy nagyon drasztikus intézkedés, melyben a beteg csontvelője megsemmisül, majd az egyik donor helyébe lép. Az ASZT-nek számos mellékhatása van és életveszélyes lehet kilökődés esetén, de az aplasztikus vérszegénység súlyos formája is gyakran halálos kimenetelű.
A támogató intézkedések, azaz a szövődmények megelőzése és kezelése szintén nagyon fontosak. A fertőzés megelőzése itt nagyon fontos, de a vérzést és a vérszegénységet szintén gondosan ellenőrizni kell, és szükség esetén kezelni kell.
Milyen esélye van a gyógyulásnak?
A gyógyulás esélye a betegség lefolyásától és súlyosságától, valamint az érintett személy egyéni fizikai állapotától és életkorától függ. Általában a fiatalabb betegek jobb terápiás eredményeket kapnak, mint az idősebbek. Ha egy őssejtátültetést súlyos betegség esetén kell elvégezni, akkor a gyógyulás esélye ennek nagymértékben függ. Egy családtag megfelelő adományozásával a betegek kb. 80% -a él még öt év után. Ha az adomány független adományozótól származik, 70% még életben van. A csontvelőből származó őssejt-transzplantációk jobb eredményeket nyújtanak, mint a perifériás vérből származó őssejt-transzplantációk. Ha az őssejt-átültetés nem lehetséges, intenzív immunrendszert szuppresszáló terápiát kell alkalmazni. Ebben az esetben az ötéves túlélési arány körülbelül 80%, így ezzel a terápiával nem lehet teljes gyógyulást elérni, csak a tünetek enyhítését lehet elérni. Mint szinte mindig, a terápia korai megkezdése pozitív hatással van a betegség lefolyására és a gyógyulás esélyére. A visszatérések, azaz egy új betegséggén a sikeres kezelés után nem ritkák, ezért a betegeket a terápia után is rendszeresen ellenőrizni kell.
Olvassa el a következő cikket: Őssejtátültetés
Aplasztikus vérszegénység végzetes?
Igen, az aplasztikus vérszegénység akut életveszélyes betegség. Kezelés nélkül a felnőttek 70% -ánál halálos. Az aplasztikus vérszegénységet az összes különféle vérsejt hiánya jellemzi, egy bizonyos szinttől kezdve ez már nem összeegyeztethető az élettel, különösen a súlyos fertőzések és a súlyos vérzés jelent problémát. Ennél is fontosabb, hogy a terápiát a lehető leghamarabb elindítsák, lehetőleg egy speciális hematológiai központban!
Leukémia és aplasztikus vérszegénység
Különösen olyan speciális veleszületett formák esetén, mint például a Fanconi vérszegénység, amely mutációkat eredményez a DNS-javító rendszerben, aplasztikus vérszegénységből más hemato-onkológiai betegségek, például mielodiszplasztikus szindróma vagy akut leukémia (AML) is kialakulhatnak. Az aplasztikus vérszegénység miatt ez rosszindulatú változáshoz vezet a csontvelő őssejtjeiben, amelyekből a vérsejtek származnak. Ez éretlen és nem működőképes vér prekurzor sejteket enged a vérbe.
Másrészt, agresszív, nagy dózisú kemoterápiás szereket adnak be az akut leukémiában is, amely - amint fentebb már említettük - ritka esetekben aplasztikus vérszegénységhez vezethet.
További információ
- anémia
- Csontvelő
- Eritrociták
- thrombocytopenia
- Autoimmun betegség
- kemoterápiás kezelés
- metamizol
- allogén őssejt-transzplantáció (ASZT)
- hematológia